Orchite et Fertilité : Risques de Stérilité, le Cancer
Orchite et Fertilité : Orchite = stérilité ? Découvrez les vraies séquelles (fertilité, atrophie), le lien avec le cancer, et comment protéger votre santé testiculaire après une infection.
Orchite : Fertilité, Séquelles et Idées Reçues
Une crise d’orchite est déjà une épreuve douloureuse, mais elle s’accompagne souvent d’une angoisse majeure pour l’avenir : vais-je pouvoir avoir des enfants ? Y a-t-il un risque de cancer ? Voici des réponses factuelles pour dissiper les craintes et comprendre les véritables enjeux.
1. Orchite et Fertilité : Risque-T-on la Stérilité ?
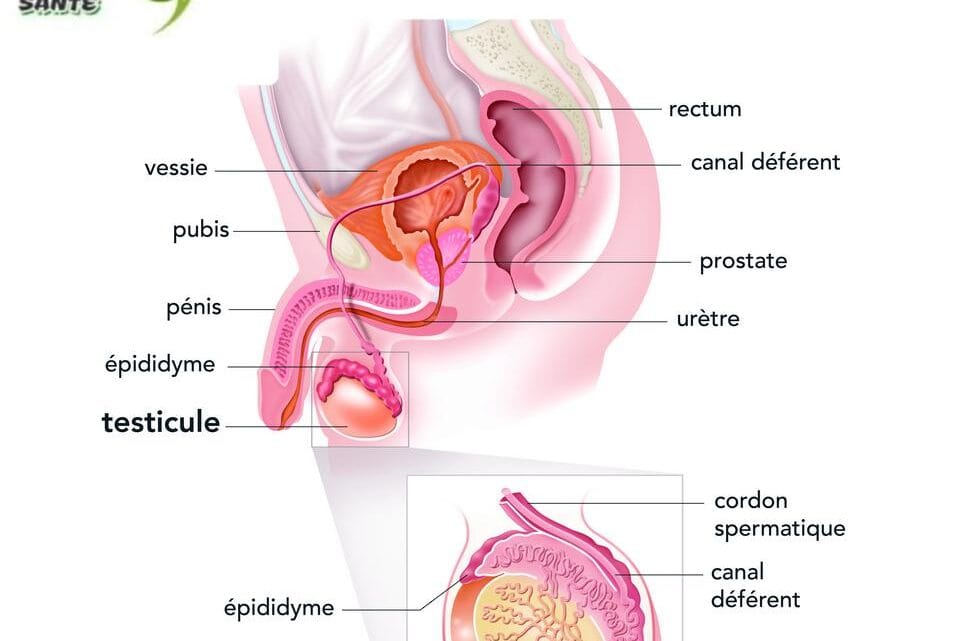
L’orchite peut affecter la fertilité, mais ne conduit que rarement à une stérilité complète. Le risque dépend de la cause, de l’étendue et de la prise en charge.
-
Orchite Virale (Oreillons) : C’est la plus menaçante pour la fertilité.
-
Jusqu’à 30 à 50% des cas entraînent une atrophie testiculaire (diminution de volume du testicule atteint).
-
Cette atrophie correspond à une destruction partielle du tissu producteur de spermatozoïdes. Si les deux testicules sont touchés, le risque d’oligospermie sévère (faible nombre de spermatozoïdes) ou d’azoospermie (absence de spermatozoïdes) est réel.
-
Bon à savoir : Même avec une atrophie unilatérale, le testicule sain peut souvent compenser suffisamment pour maintenir une fertilité normale.
-
-
Orchite Bactérienne :
-
Le risque pour la fertilité est principalement lié aux séquelles obstructives. L’inflammation peut laisser des cicatrices (fibrose) au niveau de l’épididyme (le canal qui transporte et mature les spermatozoïdes), bloquant leur passage.
-
Un traitement antibiotique précoce et adapté réduit considérablement ce risque.
-
Conclusion : Une orchite doit être prise au sérieux pour préserver la fertilité. Un spermogramme est recommandé 3 mois après la guérison (durée du cycle de spermatogenèse) pour faire un bilan, surtout en cas d’orchite bilatérale ou de désir d’enfant.
2. Orchite : Quelles Sont les Séquelles Possibles ?
Outre les problèmes de fertilité, d’autres séquelles peuvent persister :
-
Douleur testiculaire chronique : Une sensibilité ou des douleurs résiduelles peuvent durer plusieurs mois, même après la guérison de l’infection.
-
Atrophie testiculaire : Comme évoqué, c’est une séquelle fréquente des orchites ourliennes.
-
Abcès testiculaire : Complication rare d’une orchite bactérienne non traitée, nécessitant un drainage chirurgical.
-
Hydrocèle réactionnelle : Accumulation de liquide autour du testicule, qui peut nécessiter une ponction si elle est volumineuse et gênante.
3. Orchite et Cancer du Testicule : Le Lien est-il Réel ?
NON. Il n’existe aucun lien de cause à effet scientifiquement établi entre une orchite (virale ou bactérienne) et le développement d’un cancer du testicule. C’est une idée reçue importante à démentir.
-
Pourquoi cette confusion ?
-
Symptôme similaire : Une grosseur indolore est le premier signe d’un cancer du testicule. Après une orchite, le testicule peut rester augmenté de volume ou irrégulier (à cause de la fibrose), ce qui peut inquiéter.
-
Nécessité de surveillance : Tout changement persistant ou toute nouvelle masse dure sur un testicule doit être examinée par un médecin pour exclure un cancer. L’échographie est l’examen de choix pour faire la différence entre une séquelle fibreuse bénigne et une tumeur.
-
Message clair : Avoir fait une orchite n’augmente pas votre risque de cancer du testicule. En revanche, cela renforce l’importance de l’auto-palpation régulière pour connaître l’état habituel de vos testicules et détecter toute nouvelle anomalie.
4. Orchite et Température (Fièvre) : Un Symptôme Indissociable
Oui, la fièvre est un symptôme très fréquent, voire constant, dans l’orchite aiguë, surtout d’origine bactérienne.
-
Pourquoi ? C’est la réponse normale de l’organisme à une infection sévère. La fièvre fait partie du syndrome infectieux, avec les frissons et la fatigue.
-
Importance diagnostique : La présence de fièvre oriente fortement vers une cause infectieuse (orchite) et s’oppose au diagnostic de torsion du testicule, où la fièvre est généralement absente au début.
-
Que faire ? La fièvre doit être traitée et cède généralement avec le traitement antibiotique ou antiviral adapté. Une fièvre qui persiste malgré le traitement doit alerter et nécessite un réévaluation médicale.
Solution de Suivi et Soutien après une Orchite
Pour minimiser les séquelles et soutenir la récupération, une approche globale est recommandée :
-
Suivi Médical Obligatoire :
-
Consultation de contrôle avec l’urologue.
-
Échographie de contrôle pour évaluer l’état du testicule.
-
Spermogramme si désir de fertilité.
-
-
Soutien Naturel pour la Récupération (Pharmabio Santé) :
En phase de convalescence, une supplémentation ciblée peut aider :-
Complexe Antioxydant Puissant (Vitamines C, E, Sélénium, Zinc) : Pour lutter contre le stress oxydatif généré par l’inflammation, qui peut endommager les cellules testiculaires.
-
Acides Gras Oméga-3 : Pour leur action anti-inflammatoire prolongée.
-
Coenzyme Q10 et L-Carnitine : Soutiennent la production d’énergie au niveau cellulaire et la santé des spermatozoïdes.
-
-
Hygiène de Vie :
-
Éviter les sports violents ou le vélo pendant la convalescence.
-
Porter des sous-vêtements de maintien si nécessaire.
-
Alimentation riche en antioxydants (fruits, légumes colorés).
-
Vos Questions sur la Fertilité Masculine Naturelle
💡 Information : Ces réponses sont fournies à titre informatif et éducatif. Elles ne constituent pas un avis médical personnalisé. Consultez toujours un professionnel de santé pour votre situation.

